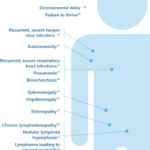
APDSの代表的な特徴
APDSは多種多様な臨床症状を呈します1,2。
APDSの初期症状として最もよくみられるのは反復性気道感染症であり、APDS患者のおよそ65%で認められます。それに続く代表的な所見は臓器腫大(約16%)およびその他の感染症(約11%)です3。呼吸器感染症は多くの場合乳児期または小児期に発症し、その後気管支拡張症や自己免疫異常が発症することがあります3,4。
リンパ増殖はAPDSの代表的な臨床所見であり、1歳から6歳の患者の70.4%で報告されています。よくみられる身体所見としてはリンパ節腫脹(約58%)、脾腫(約44%)、肝腫大(約24%)が挙げられます。その他、良性リンパ増殖症としては、消化管および呼吸器系の反応性過形成およびリンパ節炎(約25%)、扁桃肥大(約9%)が報告されています。
APDS1における肝腫大の発現率はAPDS2の約3倍である一方で、リンパ節腫はAPDS2で多くみられます。また、反応性過形成はAPDS1で、扁桃肥大はAPDS2で多くみられます3。
リンパ腫は重大な合併症のひとつで、しばしば10代後半から成人期前半にかけて発症し、びまん性大細胞型B細胞リンパ腫(DLBCL)が主です。1 リンパ系悪性腫瘍の累積リスクは非常に高く、40歳で78%と推定されています2。
APDSはごく最近(2013年)認知された疾患であり、APDSと診断された成人の大半は、小児期に繰り返し感染症に罹患していたものの、追加検査が必要である程度の重症とは認識されずに過ごしてきました。成人の場合、ヨーロッパではリンパ腫に至るリンパ増殖症状のため血液内科に紹介されるケースが主流ですが、日本では血液内科に加え免疫・感染症科に紹介されることもあります5,6。